En el año 2020, más de 42 mil quejas y denuncias se han presentado a la Superintendencia de Salud, alegando que hay deficiencias en la efectividad de la atención médica, falta de disponibilidad y un manejo inapropiado de los recursos. Pero hay un componente más preocupante cuando de salud se habla en el país: la negligencia, tan ocultada por los médicos e indultada por los jueces del país, que la pandemia no permite visibilizar.
Juan Camilo Villamil, un joven de 31 años con retraso mental severo, ha sido una de las miles de víctimas por negligencia. Lleva más de nueve meses esperando a que la EPS Medimás le entregue los insumos para su tratamiento. Durante toda su vida ha dependido de su silla de ruedas, un buen servicio médico y de sus padres para poder sobrevivir. Sin embargo, su vida, cada vez más en riesgo por el covid-19 y su discapacidad, se encuentra hoy en el limbo esperando a que los médicos y la EPS accedan a darle los tratamientos que necesita.
Los documentos y diagnósticos médicos de Juan Camilo le dan la razón; necesita sí o sí un tratamiento. Su historia clínica indica que “se observa un ambiente sano y protector para recibir el servicio domiciliario. Recomendado realizar terapias de psicología, terapia ocupacional, física y fonoaudiológica”. Su diagnóstico neurológico demuestra que es un paciente “completamente dependiente de terceros para sus actividades básicas de autocuidado y de la vida diaria”. Pese a todo esto, la EPS y la junta médica de Medimás siguen considerando que Juan Camilo no “clasifica” para acceder a una enfermera que pueda cuidarlo y atenderlo a diario. “La EPS en diez meses no ha querido autorizar la enfermera que Juan Camilo necesita. Su papá y yo tenemos una hernia y afectaciones de cuidarlo toda la vida. Ver su situación es más que suficiente para darle lo que pedimos a la EPS. Además, con la pandemia dejaron de darle terapias de psicología y fisiatría supuestamente por el covid”, profundiza María Isabel Riveros, mamá de Juan Camilo.
Sandra Ramírez, fonoaudióloga y conocedora del caso de Juan Camilo opina que “al no tener las terapias, los parámetros de normalidad no se mantienen para que el paciente tenga funcionalidad y autonomía en lo básico: comer, deglutir o tener cierta movilidad”.
A cierre de esta publicación, la EPS Medimás se ha negado a ofrecer una respuesta concreta acerca del caso.
No son casos aislados
Así como Juan Camilo, el Ministerio de Salud y otras asociaciones médicas como el Observatorio Nacional de Cáncer y la Asociación Colombiana de Neurología han reportado que en el país hay más de 1 '900.000 personas con enfermedades graves, terminales o degenerativas como cáncer, alzheimer, diabetes, etc. Estas personas necesitan continuar con su tratamiento médico durante la pandemia; algunos pueden hacerlo desde casa, pero muchos otros deben ir a los centros de salud. Siendo así, el sector médico se enfrenta ante un reto inmenso: atender personas en estado terminal y la población contagiada de covid. Es un desafío que, gracias a la pandemia, se ha dificultado llevar a cabo.
La historia de Juan Camilo no es un caso excepcional, las distintas fallas en la prestación del servicio médico son un fenómeno que está afectando a miles de personas en el país. El número por el que, bajo la excusa del coronavirus, se ha brindado atención médica inadecuada y se han presentado casos de negligencia es desconocido, porque el Tribunal Nacional de Ética Médica notificó que no cuenta con las estadísticas ni con programas sistematizados que permitan entregar dicha información. Sin embargo, algo está claro: algunas instituciones médicas, doctores y EPS han evadido sus responsabilidades y han justificado estos casos al sugerir que, “en momentos de crisis se debe entender el contexto en el que no solo se encuentra el país sino el mundo entero’’, como anunció en abril de este año Olga Cubides, subdirectora jurídica de la Sociedad Colombiana de Anestesiología y Reanimación (SCAR.E).
Cabe recordar que el Tribunal Nacional de Ética Médica es un organismo con autoridad para conocer los procesos disciplinarios-profesionales que se adelantan contra los médicos por razón del ejercicio de su profesión en Colombia.
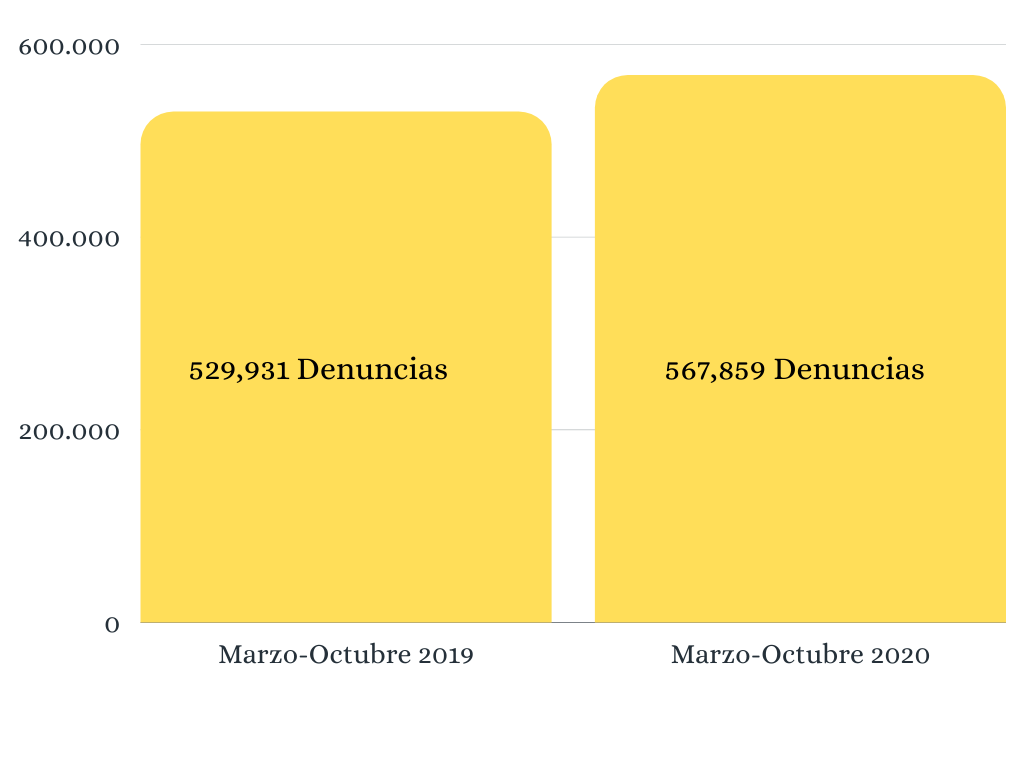
Si se tiene en cuenta la cantidad de reclamos generales presentadas a la Superintendencia de Salud en 2019 y en 2020, se evidencia un incremento en las denuncias. El año anterior se registraron 529,931 quejas generales sobre el servicio médico en Colombia, mientras que este año, 567,859 han sido radicadas. Esto quiere decir que ha habido un crecimiento del 7,15% en las denuncias al sistema de salud en este año.
Las denuncias contra la deficiente atención médica en Colombia se han disparado en un 7,15% en un año
Fuente: elaboración propia con datos de la Superintendencia de Salud
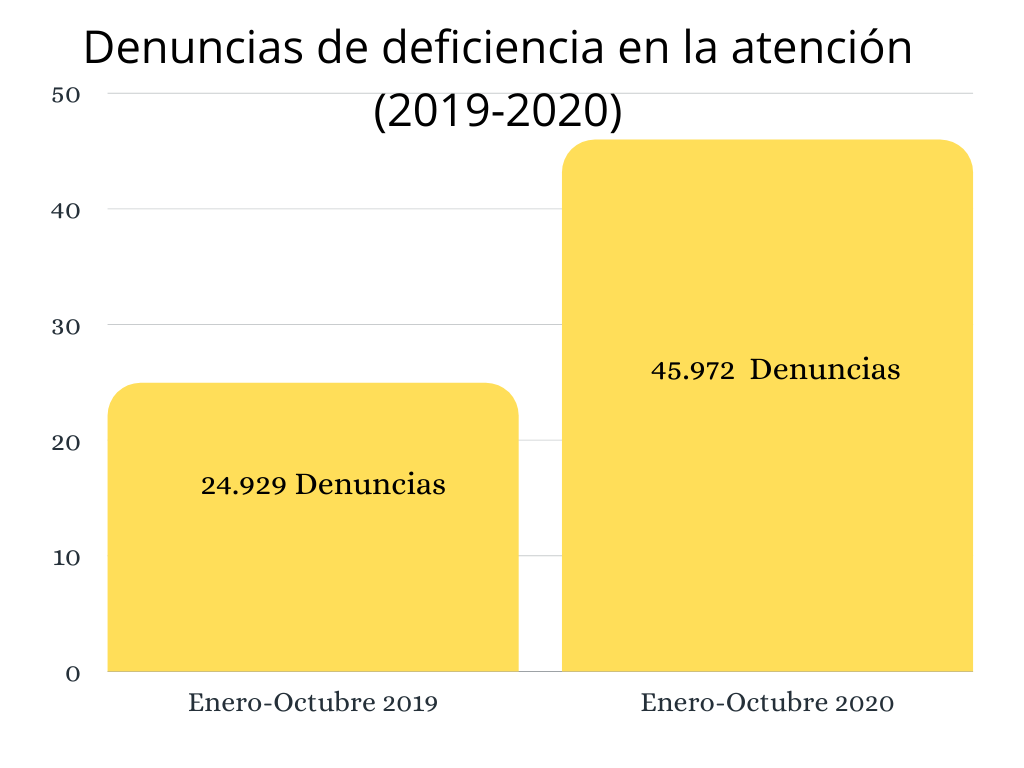
A pesar de no parecer un alza significativa, es necesario recalcar que han sido aproximadamente 38 mil quejas presentadas sólo entre marzo y octubre de este año, es decir casi 155 reclamos al día. Sumado a esto, la deficiencia en la atención de la salud es el aspecto que más ha sido denunciado, las cifras de este año (45.972) duplican las del año anterior (24.929).
Las quejas contra la atención a la salud se han duplicado con respecto al 2019
Fuente: elaboración propia con datos de la Superintendencia de Salud
No hay un único culpable
Javier Becerra, médico con más de 20 años de experiencia en el sector de la salud, ratifica que son muchos los casos de negligencia médica en el país que se escudan en las decisiones de arriba (directivos o dueños de hospitales). Si bien en ocasiones la negligencia es responsabilidad de los médicos y el personal de la salud, también hay casos en donde no se presta un buen servicio debido a que las EPS y altos mandos de los centros de atención no lo permiten.
“Es frustrante cuando por cuestiones económicas, de gestión o administrativas no se le puede prestar el servicio a una persona que lo necesita. La gestión de los centros médicos llega hasta ciertos puntos, no autoriza, no da insumos… parece que el sistema termina ganando la batalla”, explica Becerra.
Si bien la responsabilidad de la negligencia varía entre el cuerpo médico y los directivos de las EPS, son los pacientes los que terminan perjudicados. Becerra ratifica que “siempre unos se van a echar las culpas con los otros; los médicos a la falta de insumos o recursos, y las entidades a los contratos o las cláusulas legales. Son muy pocos los casos de negligencia médica que realmente son denunciados y judicializados”.
Según el Grupo Médico Jurídico Durango, la negligencia no se centra únicamente en no brindar insumos médicos, seguimiento a las enfermedades o restringir el servicio a la salud; hay ocasiones que terminan en la muerte o en casos de incapacidad mental.
Cuando la negligencia lleva a la muerte
Diana Sofía Vesga Rosas tenía 37 años cuando una falla en la prestación de asistencia médica y un retraso en el diagnóstico le arrebató la vida el 27 de septiembre de 2020. La paciente nació con retraso mental severo y a mediados de 2016 fue diagnosticada con parálisis cerebral espástica, trastorno caracterizado por la imposibilidad de relajar los músculos o tenerlos rígidos.
Al ver que Diana Sofía había comenzado a tener problemas para dormir, su mamá, Marisol Rosas, se contactó el primero de agosto con Hernán Darío Zafra, especialista en psiquiatría de la Clínica Isnor, para comentarle la novedad. El tres de agosto, Marisol recibió el resumen de la teleconsulta y la orden médica. En ésta, el psiquiatra le recetaba a la paciente cinco gotas en la mañana y cinco gotas en la noche de Haloperidol y una tableta en la noche de Carbamazepina, por el deterioro cognitivo que había encontrado en ella. Además, una tableta en la mañana de Sertralina, medicamento que Diana tomaba desde hace tres años para controlar la ansiedad y la depresión.
No fue hasta el 22 de agosto que la familia pudo comprar uno de los medicamentos que el psiquiatra le había recetado, el Haloperidol, y Marisol le dio únicamente dos gotas ese día en la noche a Diana.
A la mañana siguiente, Diana Sofía amaneció tirada en el piso, ‘’bañada’’ en sudor e inmovil del cuello hacia abajo, por lo que su padre la llevó inmediatamente a urgencias a la Clínica Chicamocha, sede González Valencia. En este lugar, cuenta Marisol, “no tomaron nota de los medicamentos. Lo único que nos separaba de la gente contagiada con covid era un plástico. En urgencias a mi hija la cambiaban delante de todo el mundo, no respetaron ni siquiera su intimidad’’. Diana Sofía y su mamá estuvieron en esta clínica durante cinco días sin un diagnóstico médico.
El sábado 29 de agosto a Diana Sofía la trasladaron a la sede La Rosita de esta misma clínica, pero fue hasta el lunes 31 de agosto cuando un médico determinó que tenía síndrome neuroléptico maligno, posiblemente causado por el haloperidol. El síndrome neuroléptico maligno (SNM) se produce por el uso de ciertos fármacos antipsicóticos y antieméticos, entre éstos se encuentra el haloperidol. El riesgo de SNM con ISRSs (inhibidores selectivos de la recaptación de serotonina, como la sertralina) se incrementa tras la administración concomitante de otros medicamentos antipsicóticos, como el Haloperidol).
Los siguientes días, el SNM y una bacteria que contrajo en el hospital le provocaron a Diana Sofía fiebres de hasta 40 grados y como ‘’las enfermeras llegaban en la madrugada con agua helada a lavarla’’, cuenta Marisol, Diana contrajo una neumonía.
Pese a que se supiera la razón por la cual a Diana Sofía le había dado neumonía, en el hospital dijeron que tenía covid-19 y volvieron a trasladarla a otra sede. Esta vez, a Diana Sofía la pusieron en una habitación, pero en el piso en el que estaba toda la gente con covid-19. “Las otras habitaciones estaban completamente selladas con plástico, los médicos y las enfermeras que entraban lo hacían cubiertos de pies a cabeza y cuando salían se quitaban las caretas y los trajes. Pero donde Sofía no’’, dice Marisol, ‘’a la habitación en la que estábamos entraba todo el mundo, incluso dejaban pasar a la familia como si nada, porque ellos sabían que mi hija no tenía covid. Nunca tuvo’’.
Después de una semana de recuperación, incluso con la posibilidad contemplada por el internista de darle salida, Diana Sofía recayó. Comenzó nuevamente a tener problemas respiratorios y de saturación.
El sábado 26 de septiembre, el doctor Daniel Augusto Rivera consideró que Diana Sofía estaba en paro y no se iniciaron maniobras de reanimación por voluntad de sus padres. A las 8:40 de la mañana del domingo 27 de septiembre, Diana Sofía murió por un paro cardiorrespiratorio. Así lo constata el certificado de defunción; sin embargo, en su historia clínica (epicrisis) aparece que fue por covid-19.
‘’La EPS Sura brilló por su ausencia. Pese a todas las llamadas y correos que les escribimos nunca aparecieron. Los pañales que Diana Sofía necesitaba llegaron tres días después de su muerte’’, agrega Marisol.
Al cierre de este reportaje, no logramos contactarnos con el psiquiatra, ni con ninguna de las dos sedes del hospital Chicamocha.
La lucha jurídica, otro obstáculo más
La pelea en los juzgados es aún más tediosa para aquellos que han sufrido negligencia de parte de los entes médicos. Los procesos extremadamente largos, el desacato y en muchas ocasiones la ignorancia de los propios derechos son el denominador común en estas circunstancias.
Luis Arturo López, abogado y asesor jurídico explica que “los profesionales de la salud limitan los servicios a los pacientes cuando no están cubiertos con cierto contrato. No se atreven a dar procedimientos o insumos que no estén explícitamente contemplados en el contrato”. Ante esto, cabe decir que como en el caso de Juan Camilo Villamil se ha tenido que buscar que los atiendan mediante una tutela y procesos legales que normalmente duran mucho tiempo. Es decir, que por un servicio que usualmente se paga, los pacientes deben recurrir a los jueces para que velen por sus derechos y la atención médica.
En el momento en que el paciente tiene que interponer una tutela contra la entidad que ofrece el servicio de salud, todo se convierte en hecatombe. López dice que “las EPS posiblemente se escudan bajo el covid para no dar un buen servicio ni responder por acciones legales; hay demoras y luego de meses siguen considerando que los pacientes no necesitan el servicio demandado. Solo con ver la situación física de un paciente es más que suficiente para que les den el visto bueno y asignen lo necesario”.
Cuando hay acción de tutela, los mecanismos legales parecen no funcionar. En diferentes ocasiones hay desacato por parte de la entidad que presta el servicio, también hay respuestas tardías o, en más de una ocasión, se ven los juzgados colapsados. “Un fallo de una tutela debería salir en 10 días, pero hay procesos como el de Juan Camilo Villamil hubo espera de casi 10 meses para tener un concepto y respuesta”, amplía López.
Cabe mencionar que un proceso de acción de tutela tiene un costo desde 600 mil pesos. No todas las personas tienen la capacidad de asumir estos costos, sin embargo, cuando recurren a nuevos organismos como la Procuraduría, Personería, Defensoría del Pueblo o Fiscalía, no hay una respuesta eficiente ni rápida a las víctimas de negligencia.
¿Cómo acabar con el virus de la negligencia?
Javier Becerra opina que debería haber mayor conocimiento técnico de los jueces de la República. “Cuando hay una denuncia por negligencia médica, la escasa capacidad técnica de los jueces hace que haya impunidad. También hay que agregar que los médicos tienen un legado de respeto en la sociedad. Tienen una aureola de reconocimiento que los hace casi intocables”, comenta él.
Becerra también afirma que, en caso de presentarse una muerte o discapacidad, producto de la negligencia, solo se puede ver impunidad. “Son muy pocos los casos que al ser denunciados los encuentran culpables, la mayoría de ellos por cirugías estéticas. La justicia médica es igual o parecida a la de los sacerdotes o los militares. Eso se llama solidaridad de cuerpo, y es bien sabido que la justicia entre pares, no es efectiva”, concluye el médico.
Por otro lado, Martín Nicolás Barros, familiar de una víctima mortal de negligencia médica, expresó que la carencia de un comité para análisis e investigaciones por causa de muerte de efectos sancionatorios y preventivos es de vital relevancia. Pues, según él, ‘’de no corregirse los errores y castigarse gradualmente a los responsables, los servicios de salud seguirán operando como una ruleta rusa’’.
De acuerdo con la investigación de este reportaje, también encontramos que el modelo de las EPS es el principal responsable de que haya un fenómeno tan generalizado de negligencia en el país. Al ser las EPS las encargadas de administrar los recursos de la salud, hay especulación de dinero o desfalco en el erario de la salud, lo que al final termina perjudicando a los pacientes y a quienes necesitan el servicio médico. El caso más notorio de esto es la ya extinta EPS Saludcoop, y ahora Medimás. Con los recursos que deberían ser para la salud ya desviados, no hay capacidad monetaria para comprar los insumos que se utilizan en la atención de los pacientes y tampoco para mantener a todo el personal. Maria Isabel Rivera, madre de Juan Camilo Villamil, afirma que “es claro que Medimás no tiene los recursos para atender a todos los suscritos, pero ellos insisten en que mi hijo no necesita el servicio y se escudan en cláusulas legales y excusas técnicas para no brindarle la atención”.