
Efectos Secundarios
Imagine que usted va a la droguería y compra un medicamento para el dolor de cabeza. Al regresar a su casa, revisa la caja y se da cuenta que el medicamento, en efecto, le quita el dolor de cabeza, pero puede causarle más de 20 efectos secundarios. Estos van desde las náuseas, hasta la trombosis ¿usted seguiría tomándolo? Esto es lo que sucede con los anticonceptivos hormonales, los cuales tienen una gran lista de efectos secundarios que afectan día a día la salud de las mujeres, en especial si son primerizas en este proceso. Planificar por primera vez es una tarea de ensayo y error.
El primer anticonceptivo que Laura Bejarano probó fueron las pastillas. Durante el primer mes de consumo, empezó a experimentar síntomas como dolor en el pecho y náuseas. Era insoportable. Me mareaba todo el tiempo en el transporte, me daban muchas ganas de vomitar y no sabía por qué. Luego empecé a comprender que eran las pastas
, relata Laura. Acné, mareos, quistes, daños en el aparato reproductor, entre otros, hacen parte del conjunto de efectos contraproducentes al momento de consumir anticonceptivos hormonales.
Laura, al cabo de dos meses, decidió cambiar de método y se pasó a la inyección trimestral. Esto a pesar de que le había quitado el vómito constante que las pastillas generaban, le ocasionó un sangrado diario por más de tres meses. Al pasar por todos estos síntomas y no hallar un método adecuado a su organismo, Laura quiso realizarse la ligadura de trompas. A pesar de queya era mayor de edad y que esa es la única condición para realizar el procedimiento, su EPS se lo negó afirmando que tenía haber pasado por al menos un embarazo para realizarlo y que por su corta edad podría arrepentirse. Al final, tuvo que volver a probar con otro tipo de anticonceptivo.

La historia de Laura ejemplifica cientos de casos en los que las mujeres que inician el camino de la planificación. Ya sea por falta de atención médica, el desconocimiento de las propias mujeres o la formulación errónea de un anticonceptivo al no tener en cuenta el organismo de quien lo tomará, las mujeres deben recurrir a distintos métodos e ir experimentando, sobre la marcha, cuál es el que les produce menos efectos secundarios. Finalmente, si logran encontrar el indicado, lo hacen después de mucha experimentación y daños, a veces irreversibles, a su cuerpo.
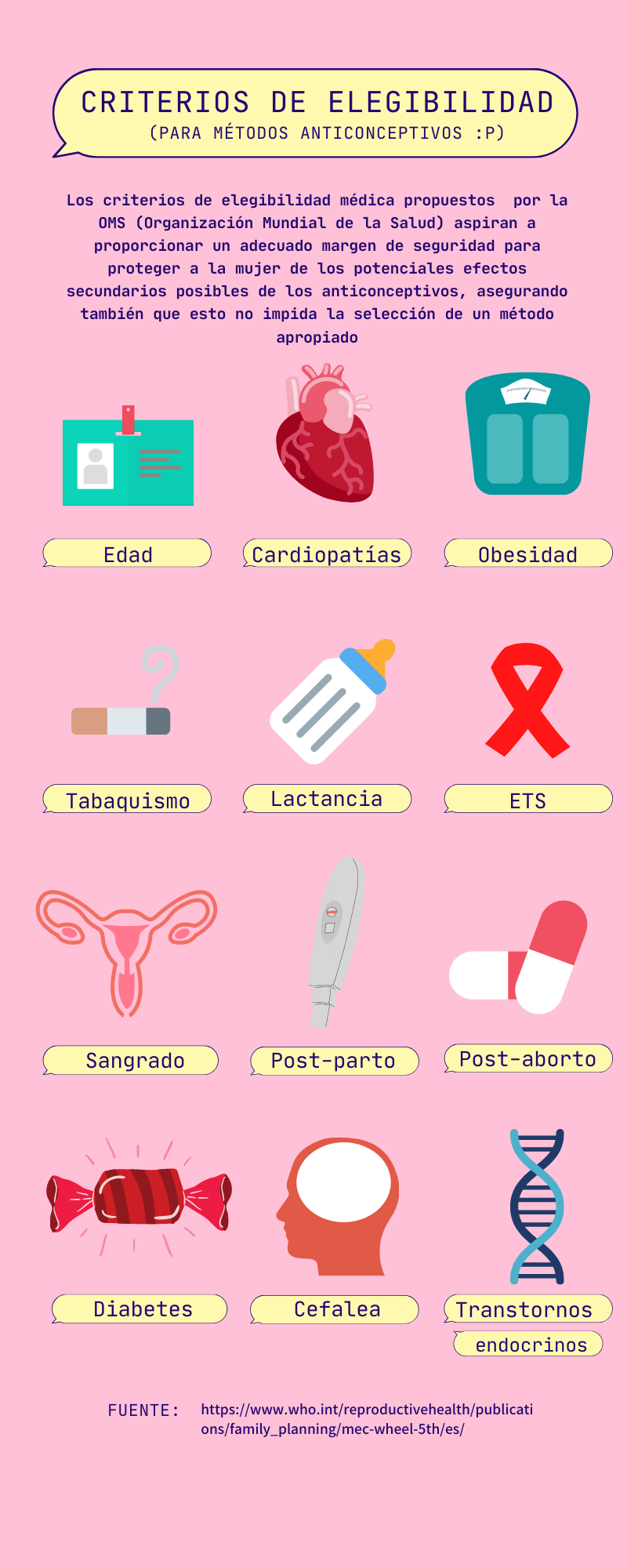
Estos problemas no son desconocidos por los profesionales de la salud, pues Stella Lancheros, ginecóloga, comenta que el tiempo de atención suele ser muy corto para poder recetar un anticonceptivo adecuado. Además, según Lancheros, no resulta rentable para las EPS asumir los costos que implicaría tomar a cada paciente los exámenes correspondientes para elegir el método ideal, como lo son el conteo hormonal, citología o papaniculau, exámenes de mamas, cerología y pruebas para ETS, determinación de factores de riesgo según el principio activo de cada anticonceptivo, análisis sanguíneos, entre otros.
La efectividad de los programas de promoción y prevención en Colombia se mide por indicadores cuantitativos, es decir que se evalúa por la cantidad de anticonceptivos entregados en los centros de salud, pacientes atendidos y citas programadas, lo cual hace que no se examinen estos aspectos, y en especial, que no sea tenida en cuenta la satisfacción de las pacientes.
Según la Norma Técnica para la Atención en Planificación Familiar, expedida por el Ministerio de Salud, en las citas médicas se debe Informar sobre los métodos disponibles (sin exclusión alguna), sus mecanismos de acción, riesgos, signos de alarma y consecuencias de uso de cada uno de ellos
. Sin embargo, la mayoría de mujeres no se les menciona que su método, al igual que todos los anticonceptivos hormonales, tiene ventajas y desventajas que pueden afectar su salud. Esto sucede a pesar de que en la resolución 3280 de 2018 -que describe lineamientos técnicos y operativos de las Rutas Integrales de Atención para la Promoción y Mantenimiendo de la Salud- se especifican cuales anticonceptivos son adecuados para cada mujer, según los estándares de la oms.
Los anticonceptivos: ¿la solución a todo?
Cynthia Castaño tenía 15 años cuando acudió al dermatólogo asignado por su EPS para tratar un severo acné que presentaba en el rostro. Durante la cita, el doctor le comentó a sus padres que la condición de su hija era algo netamente hormonal, cabe aclarar que este diagnóstico lo determinó sin ningún examen previo. Así, el médico aseguró que para tratar el acné había diversos métodos, pero para no complicarse, Cynthia podía tomar pastillas anticonceptivas y de seguro eso le regularía las hormonas y posteriormente, el acné.
Durante un par de meses Cynthia mejoró, pero cada vez que dejaba de tomar las pastillas, su malestar volvía al mismo punto y en ocasiones, se agravaba. Un año después las pastillas no sólo le habían empeorado el acné, sino que a su vez le había salido vello en zonas como la barbilla y el pecho. Sus padres estaban preocupados y decidieron llevarla de nuevo al médico, en donde determinaron a través de un examen de conteo de hormonas que Cynthia tenía la misma cantidad de hormonas que una mujer en estado en embarazo.
En los últimos años los laboratorios farmacéuticos han publicitado ampliamente que la funcionalidad de sus anticonceptivos hormonales como pastillas e implantes no se reduce a la prevención del embarazo, sino que también mejora la regularidad de los ciclos menstruales, el acné y algunos casos de alopecia -pérdida anormal de cabello- en mujeres. Lo mismo ocurre con otras condiciones como los ovarios poliquísticos, que a pesar de años de investigación y avances científicos para su tratamiento, aún en países como Colombia se siguen tratando con anticonceptivos. Aparentemente, los anticonceptivos son la solución para todo, pero, ¿qué pasa con los efectos secundarios?
Según la epidemióloga Sandra Escobar, experta en vigilancia de efectos adversos en los medicamentos, cuando un fármaco se lanza al mercado los laboratorios tienen la obligación de monitorear permanentemente los efectos secundarios. Sin embargo, muchas veces esta tarea no se hace y es delegada a entidades internacionales como la FDA (Food and Drug Administation) y nacionales como el INVIMA.
Estas autoridades investigan continuamente e incluso le dan a los consumidores la oportunidad de reportar fallas y efectos secundarios en sus medicamentos. Sin embargo, esto no garantiza que los medicamentos salgan del mercado o que dejen de recetarse.
Por ejemplo, la FDA afirmó en diversas ocasiones que hay un riesgo en los anticonceptivos hormonales de tercera y cuarta generación que contienen hormonas sintéticas como el levonorgestrel. Esto hizo que en países como Estados Unidos y Canadá se prohibiera su venta. Sin embargo, en Colombia continúan utilizándose como anticonceptivos de emergencia a pesar de su mala reputación internacional.
Para reportar un efecto adverso ante el invima como consumidor o profesional de la salud se debe llenar un formulario extenso y complicado que tarda alrededor de una hora. Sin emabrgo, esta diligencia no siempre se hace. Según Escobar:

Dentro de los consultorios médicos las pacientes muchas veces no son informadas sobre los efectos secundarios graves, de los que sí se habla son de los efectos ligados a lo estético como el acné y el posible aumento de peso. Además, es importante recalcar que para los casos de riesgo no existen métodos ni soluciones óptimas ofrecidas por el Sistema de Salud Colombiano, en el cual ante estos casos decide dar como solución para las mujeres la abstención o el uso de métodos de barrera, como los condones masculinos.
Este es el caso de Luisa Páez y Alejandra Cetina, ambas jóvenes con situaciones médicas especiales. Por un lado, Luisa tiene hemofilia y por el otro, Alejandra sufre de diversos problemas cardíacos. Luisa acudió a una cita de planificación por parte de su EPS, allí le informaron que debido a su historial médico lo más probable era que no pudiese planificar. Sin embargo, el médico decidió darle pastillas anticonceptivas para que intentara con ese método.
Uno de los efectos secundarios que le ocasionaron las pastillas fue un sangrado constante durante dos meses, después de esto, Luisa fue internada en el hospital por anemia. El proceso de Alejandra fue más corto, pero no más satisfactorio. Desde la primera vez que acudió a su cita de promoción y prevención le dijeron que no podía planificar por su enfermedad cardiovascular, ya que estaba en alto riesgo de sufrir un infarto al miocardio, uno de los efectos secundarios que pueden llegar a provocar los anticonceptivos hormonales.
Ante esta situación, su médico le indicó que la única manera de prevenir un embarazo indeseado en su caso, era el uso del condón. En un principio, el condón no parece una opción riesgosa para las mujeres que no pueden acudir a los anticonceptivos convencionales. Sin embargo, su efectividad depende en la mayoría de los casos del uso correcto del preservativo y además, de la voluntad de su pareja sexual para usarlo.
Planned Parenthood (Federación Internacional de Planificación Familiar) es una de las entidades más grandes a nivel mundial que aboga por la promoción de la salud reproductiva y la salud sexual. Dentro de los informes públicos que han generado afirman que, si bien los condones tienen una efectividad del 98% para prevenir embarazos, en la vida real, su efectividad es del 85% debido a su mal uso. Lo cual significa que 15 de cada 100 mujeres que usan los condones como único método anticonceptivo, pueden quedar embarazadas.
Otra dificultad es el uso poco frecuente del condón. Según una investigación del diario La República, la organización Oriéntame y la famaceútica Pfizer, solo el 39% de la población colombiana, entre los 18 y los 45 años usa condón en sus relaciones sexuales. Además, según los cálculos de ventas de la farmacéutica, se estimó que esta población compra en promedio 40 condones al año, a pesar de que, en relaciones estables, se llega a tener 83 encuentros sexuales anualmente. De hecho, esta cifra ni siquiera alcanzaría a un condón por semana.
Más allá de lo estético: efectos secundarios en la salud mental
Desde en un inicio, Mariana Castillo* de 21 años suponía que debía tomar un método anticonceptivo especial, ya que padece de un trastorno de ansiedad. Sin embargo, el médico que le recetó su primer anticonceptivo le dijo que podía tomar cualquier método hormonal. Al inicio, tal vez experimentaría algunos cambios de ánimo, pero, según él, su cuerpo se adaptaría a las hormonas al cabo de unas semanas.
Pasaron un par de meses en los que Mariana intentó adaptarse al cúmulo de efectos secundarios, pero los cambios en su temperamento y estado de ánimo detuvieron su proceso. Además de las náuseas, las pastillas me daban unos cambios de ánimo terribles e incontrolables que afectaron mi calidad de vida
, relata.
La relación entre la anticoncepción hormonal y la salud mental es un aspecto poco mencionado en las consultas de planificación, en comparación a los efectos secundarios que tienen que ver con temas estéticos como el peso y el acné, que son mencionados sin falta en las asesorías. En el año 2012, Carlos Alberto Niño, Juan Manuel Ospina y Fred Gustavo Manrique, realizaron una investigación titulada Episodios de ansiedad y depresión en universitarias de Tunja: probable asociación con uso de anticoncepción hormonal y depresión
.
En esta investigación participaron 538 mujeres, a quienes se les aplicó la Escala de Ansiedad de Hamilton y la Escala de Depresión de Beck, dos escalas comúnmente usadas para identificar y medir el grado de un trastorno de ansiedad y/o depresión . Los resultados de este estudio concluyeron que existe una relación directa entre la anticoncepción hormonal y la salud mental, pues se encontró que de las 538 mujeres, 102 presentaron algún tipo de depresión, mientras que en 280 se registró un aumento en el grado de ansiedad.
Los hallazgos reportados muestran asociación positiva entre la anticoncepción hormonal, la depresión y la ansiedad, que sugiere la necesidad que los proveedores de salud consideren el estado mental de las jóvenes universitarias al momento de prescribir el uso de preparados hormonales, como método de anticoncepción
Existen anticonceptivos con características especiales con las que se pueden llegar a evitar los efectos secundarios psicológicos. Sin embargo, Mariana explica que en su caso, la EPS no le brindó otra opción, ya que los anticonceptivos adecuados para ella no están incluídos en el POS. Mensualmente debe invertir una gran cantidad de dinero en unas pastillas especiales que suelen ser difíciles de conseguir en farmacias por cuestiones de oferta y demanda.
El colectivo feminista Contracciones afirma que en efecto, para las mujeres en Colombia es muy dificíl tener que elegir entre poner en riesgo aspectos de la vida como lo físico - psicológico o tener un embarazo no deseado. Así mismo, comentan que estas opciones que ofrece el Sistema de Salud Colombiano se terminan convirtiendo en decisiones limitantes y que vulneran los derechos sexuales y reproductivos de las mujeres.
No existe educación completa sobre otros métodos anticonceptivos no invasivos como el del ritmo o la temperatura, y la información brindada sobre métodos de barrera como el condón es precaria e incompleta, no se informa sobre tallas, sobre almacenamiento ni sobre las posibilidades que ofrecen estas herramientas para potencializar el placer sexual.”
comenta el colectivo.
Además de las dificultades en términos de atención y el hecho de tener que experimentar una y otra vez sobre su cuerpo para encontrar el método ideal, las mujeres generalmente tienen que afrontar estos procesos totalmente solas, sin el apoyo de sus parejas e incluso a escondidas de sus familias.